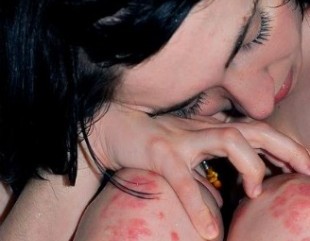
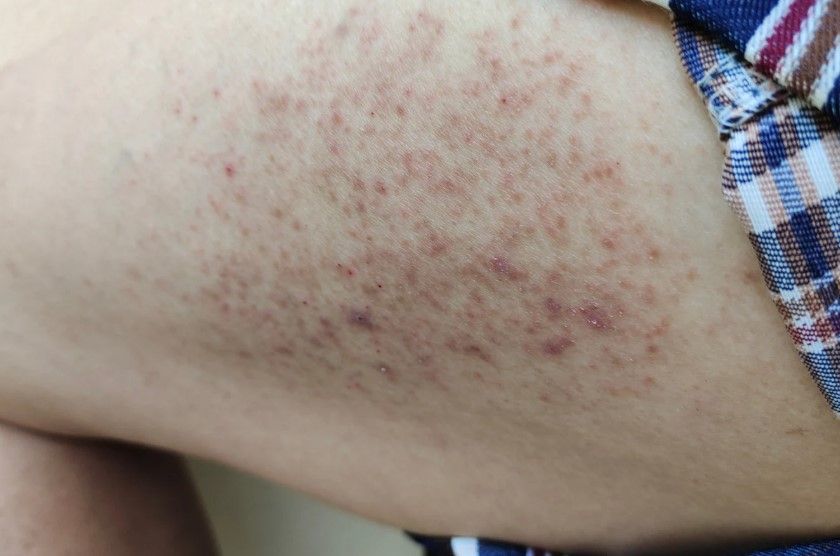
STOCCOLMA – Ne soffrono più di 125 milioni di persone nel mondo, circa 2 milioni e mezzo in Italia. La psoriasi, malattia diffusissima che oggi finalmente si conosce meglio e si cura in modo ottimale, va osservata come un iceberg: in superficie, sulla pelle, si vedono quelle chiazze rossastre ricoperte di squame bianco-argentate; sotto, all’interno di quella complessa macchina che è l’organismo umano, si possono nascondere vari altri disturbi immunitari. Oggi poi numerosi studi hanno identificato una serie di patologie associate alla psoriasi, quali l’artropatia, il diabete mellito, alcune cardiopatie, l’ipercolesterolemia, l’obesità, l’ipertensione arteriosa e la depressione. «Non è il caso di creare allarmismi – ha detto nei giorni scorsi Lars Ettarp, presidente della Federazione Internazionale delle Associazioni sulla Psoriasi (Ifpa) durante la conferenza organizzata a Stoccolma – ma è bene valutare la possibilità che in un malato con psoriasi coesistano altri disturbi. Quindi è indispensabile un approccio globale al paziente, che tenga conto di tutta la sua situazione: dalle macchie sulla pelle alla sua qualità di vita (quanto influisce la malattia sulle sue giornate e nelle sue relazioni familiari, sociali, lavorative?), passando per le eventuali altre patologie».
NON GUARDIAMO SOLO LA PELLE – In Svezia medici e rappresentanti delle associazioni di pazienti hanno fatto il punto sulle conoscenze sulla malattia, sulle diverse terapie a disposizione per i differenti stadi e sull’impatto psicologico delle forme più gravi della malattia. «Innanzi tutto bisogna chiarire che può manifestarsi in forma lieve, moderata o grave – spiega Patrizia Martini, direttore dell’unità operativa di Dermatologia dell’ospedale di Lucca -. Nelle forme lievi la patologia interessa esclusivamente la cute, mentre in quelle moderate e gravi riguarda zone cutanee più estese e può coinvolgere anche altri organi e apparati (e accompagnarsi ad altre patologie, come la sindrome metabolica). Ma la gravità non va calcolata solo in base al numero di macchie: se le chiazze sono poche, ma in zone delicate come il viso o i genitali, per chi ne soffre non è certo un disturbo lieve. Vanno poi presi in considerazione l’estensione delle macchie, la loro desquamazione e l’impatto sulla sfera fisica, psicologica, sociale e lavorativa dei pazienti».
PSICHE E QUALITÀ DI VITA – Specie nei casi più gravi, infatti, senso di imbarazzo, vergogna e perdita di autostima sono riportati come gli aspetti peggiori della malattia. La depressione e l’interferenza con le relazioni sessuali, poi, non sono cosa rara. «Per questo è fondamentale che il dermatologo parli e instauri una relazione di fiducia con il malato, in modo tale da capire e valutare l’intero quadro, non solo le chiazze. Per poter scegliere la terapia più appropriata e fornire, se necessarie, un supporto psicologico» prosegue Martini. Il messaggio lanciato dall’Ifpa, insomma, è semplice: la qualità di vita dei malati è il parametro da utilizzare per valutare sia la gravità della malattia che il successo delle cure. «Fin dalle prime visite è importante inquadrare l’intera situazione del paziente – aggiunge Silvia Fossati, dermatologa all’Azienda Ospedaliera S. Antonio Abate di Gallarate -: la sua storia familiare e le abitudini di vita, se fuma, se è in sovrappeso, se già soffre di altre patologie. Trattandosi di una malattia cronica, è importante cercare insieme al dermatologo il modo per convivere al meglio con la malattia, cosa oggi resa quasi sempre possibile dai trattamenti disponibili; ed è importante che la costanza nel seguire le cure».
LE CURE: CREME, ULTRAVIOLETTI E FARMACI – Nelle forme lievi in genere si utilizzano esclusivamente trattamenti locali, mentre nelle forme moderate e gravi si ricorre a terapie sistemiche tradizionali o biologiche. Si va dunque dai cosiddetti «prodotti topici» (creme, unguenti, paste, lozioni, mousse, da applicare sulla pelle secondo tempi ben definiti) alle terapie con luce ultravioletta (usando raggi UVB e UVA). La terapia sistemica cosiddetta tradizionale prevede poi l’utilizzo di due principali categorie di farmaci: i retinoidi e gli immunosoppressori. Infine, tra i sistemici non tradizionali, i farmaci biologici rappresentano un’importante novità degli ultimi anni: sono caratterizzati da un’azione selettiva su specifici bersagli (i responsabili della moltiplicazione esagerata delle cellule dell’epidermide causa della malattia), che rivestono un ruolo chiave nel processo infiammatorio caratteristico di malattie su base immunologica come la psoriasi. Si tratta però, per ora, di medicinali riservati ai pazienti che non hanno risposto o presentano una controindicazione o sono intolleranti ad altre terapie sistemiche, comprese ciclosporina e metotressato o PUVA.
Vera Martinella (da Corriere Salute)